آزمایش هپاتیت در منزل،هپاتیت یا التهاب کبد ممکن است ناشی از یک ویروس عفونی باشد که به بدن یک فرد سالم منتقل شده و در آن رشد و تکثیر نموده و علائم خود را به مرور زمان در فرد نشان می دهد. این ویروس می تواند از یک فرد آلوده به یک فرد سالم منتقل شود، برای همین یکی از آزمایش هایی که می توانید قبل از ازدواج انجام دهید، آزمایش هپاتیت می باشد و با اقدام به موقع این آزمایش از انتقال آن به همسر خود جلوگیری کنید.
آزمایشات تشخیصی هپاتیت شامل آزمایشات سرولوژی و انجام تست الایزا که یک روش تائید شده در آزمایشگاه سرولوژی می باشد و در آن به جستجوی آنتی بادی می پردازد. بدن انسان در مقابله با بیماری های متفاوت، آنتی بادی هایی را ترشح می کند که با شناسایی این آنتی بادی ها می شود نوع آن بیماری و ویروس را تشخیص داد، این آزمایش، شناسایی انواع هپاتیت را میسر می کند همچنین شما می توانید با آزمایش مولکولی و بسیار دقیق (PCR این ویروس)، از حضور فعال و مقدار آن در بدن خود آگاه شوید.
سایر تست های تکمیلی شامل بررسی میزان آنزیم های کبدی از طریق آزمایش خون و همچنین فیبرو اسکن است که تشخیص وضعیت کبد را میسر می کند.
متقاضیان انجام آزمایش هپاتیت میتوانند با تماس با شماره 22852658-021و یا ارسال پیام به شماره واتس_آپ 09198042925 آزمایشگاه بیمارستان رسالت (رویال تهران)، براحتی و بدون اتلاف وقت پذیرش شده سپس کارشناسان ما هماهنگ با شما به منزل یا محل مورد نظرتان مراجعه می کنند و با رعایت پروتکل های بهداشتی از شما نمونه گیری می کنند سرانجام نمونه را به دست کارشناسان آزمایشگاه می رسانند و با بهترین تجهیزات تشخیصی زیر نظر کارشناسان متخصص آزمایش شده و نتیجه آن از طریق پیامک به شما ارسال شده و یا بر روی سایت قابل مشاهده می باشد.
توجه داشته باشید که با انجام به موقع و تشخیص سریع این بیماری می توان از پیشرفت آن جلوگیری کرد.
هپاتیت
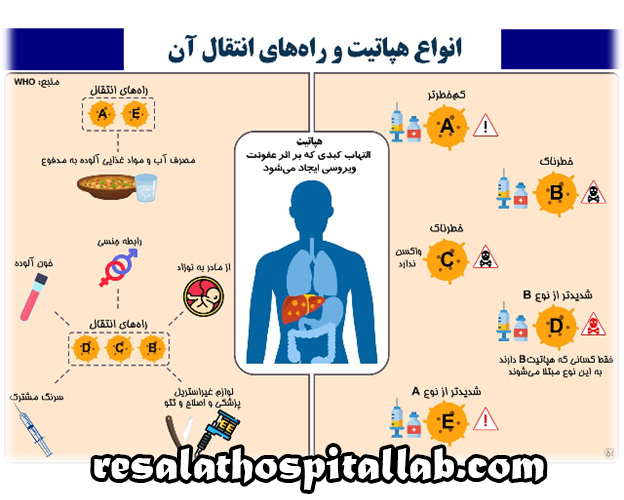
هپاتیت، التهاب کبد است. هفت نوع شناخته شده هپاتیت ویروسی (A-G) وجود دارد. نوع A که عمدتاً از طریق غذای آلوده به مدفوع پخش می شود و نوع B که از طریق جنسی یا تزریقی منتقل می شود، باعث زردی و علائم آنفولانزا می شود. ویروس هپاتیت C بیشتر از طریق سوزن های مشترک در مصرف مواد مخدر داخل وریدی پخش می شود و می تواند پس از یک دوره نهفته طولانی باعث سیروز کبدی و سرطان شود. تا همین اواخر هیچ آزمایشی برای تشخیص آن در خون وجود نداشت و بسیاری از افراد از طریق انتقال خون در معرض آن قرار گرفتند. هپاتیت D فقط در حضور نوع B فعال می شود. باعث بیماری شدید مزمن کبدی می شود. نوع E، مانند نوع A، از طریق غذا یا آب آلوده منتقل می شود. علائم آن شدیدتر از نوع A است و می تواند منجر به مرگ شود. ویروس هپاتیت F (HFV) که اولین بار در سال 1994 گزارش شد، مانند نوع A و E منتشر می شود.
اعتقاد بر این است که ویروس هپاتیت G (HGV)، جدا شده در سال 1996، مسئول بسیاری از موارد هپاتیت از راه جنسی و خونی است. واکسن هایی برای انواع A و B وجود دارد (واکسن دوم نیز از نوع D جلوگیری می کند). درمان دارویی برای B و C همیشه موثر نیست. انواع دیگر ممکن است نیازی به درمان دارویی نداشته باشند. هپاتیت فعال مزمن باعث ایجاد علائم عنکبوتی و مخطط روی پوست، آکنه و رشد غیر طبیعی مو می شود. منجر به مرگ بافت کبد (نکروز) و پیشرفت به سیروز می شود. هپاتیت الکلی، ناشی از مصرف زیاد الکل طولانی مدت، می تواند معکوس شود و با درمان زودهنگام از جمله ترک یا کاهش شدید الکل از سیروز پیشگیری شود. سایر داروها نیز می توانند باعث هپاتیت غیر عفونی شوند. هپاتیت خودایمنی عمدتاً زنان جوان را تحت تأثیر قرار می دهد و برای تسکین علائم با کورتیکواستروئیدها درمان می شود.
هپاتیت، التهاب کبد که ناشی از علل مختلف، اعم از عفونی و غیر عفونی است. عوامل عفونی که باعث هپاتیت می شوند شامل ویروس ها و انگل ها هستند. علل غیر عفونی شامل داروهای خاص و عوامل سمی است. در برخی موارد هپاتیت ناشی از یک واکنش خود ایمنی است که علیه سلول های کبدی بدن انجام می شود.
علائم و نشانه ها
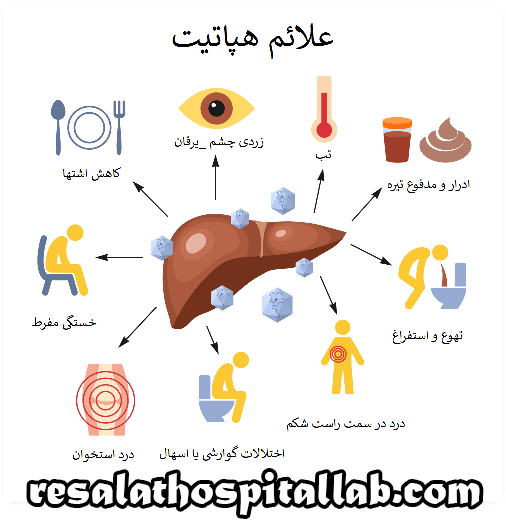
علائم و نشانه های هپاتیت های حاد ویروسی ناشی از آسیب به کبد است و صرف نظر از مسئولیت ویروس هپاتیت، مشابه است. بیماران ممکن است یک بیماری آنفولانزا را تجربه کنند و علائم عمومی شامل تهوع، استفراغ، درد شکم، تب، خستگی، از دست دادن اشتها، و کمتر رایج، بثورات و درد مفاصل است. گاهی اوقات زردی، زردی پوست و چشم ایجاد می شود. مرحله حاد علامت دار هپاتیت ویروسی معمولاً از چند روز تا چند هفته طول می کشد. دوره زردی که ممکن است به دنبال داشته باشد می تواند از یک تا سه هفته ادامه یابد. از عوارض هپاتیت حاد ویروسی می توان به هپاتیت برق آسا اشاره کرد که شکل بسیار شدید و به سرعت در حال توسعه این بیماری است که منجر به نارسایی شدید کبدی، اختلال در عملکرد کلیه، مشکل در لخته شدن خون و تغییرات قابل توجه در عملکرد عصبی می شود. چنین بیمارانی به سرعت به کما می روند. مرگ و میر به 90 درصد می رسد. عارضه دیگر هپاتیت مزمن است که با مرگ سلول های کبدی و التهاب در یک دوره بیش از شش ماه مشخص می شود.
علل ویروسی
بیشتر موارد هپاتیت ناشی از عفونت ویروسی است. ویروس هایی که باعث التهاب کبد می شوند عبارتند از سیتومگالوویروس، ویروس تب زرد، ویروس اپشتین بار، ویروس های هرپس سیمپلکس، ویروس های سرخک، اوریون و آبله مرغان، و تعدادی از ویروس های هپاتیت. با این حال، اصطلاح هپاتیت ویروسی معمولاً فقط برای مواردی از بیماری کبدی ناشی از ویروس های هپاتیت به کار می رود.
هفت ویروس هپاتیت شناخته شده است که دارای برچسب A، B، C، D، E، F و G هستند. ویروس های هپاتیت A، E و F از طریق خوردن غذا یا آب آلوده (به نام راه مدفوع- دهانی) منتقل می شوند. انتشار این عوامل با شرایط شلوغ و بهداشت نامناسب تشدید می شود. ویروس های B، C، D و G عمدتاً از طریق خون یا مایعات بدن منتقل می شوند. تماس جنسی یا قرار گرفتن در معرض خون آلوده از راه های رایج انتقال است.
هپاتیت A
هپاتیت A که توسط ویروس هپاتیت A (HAV) ایجاد می شود، شایع ترین در سراسر جهان است. شروع هپاتیت A معمولاً 15 تا 45 روز پس از قرار گرفتن در معرض ویروس رخ می دهد و برخی از افراد آلوده، به ویژه کودکان، هیچ تظاهرات بالینی از خود نشان نمی دهند. در اکثر موارد، هیچ درمان خاصی به جز استراحت در بستر لازم نیست. اکثر آنها به طور کامل از این بیماری بهبود می یابند. هپاتیت A منجر به هپاتیت مزمن نمی شود. اگر در طی دو هفته پس از قرار گرفتن در معرض گلوبولین سرم ایمنی به دست آمده از افراد در معرض HAV به فرد مبتلا تزریق شود، می توان شدت بیماری را کاهش داد. این روش که ایمن سازی غیرفعال نامیده می شود، موثر است زیرا سرم حاوی آنتی بادی علیه HAV است. یک واکسن موثر علیه HAV در دسترس است و به طور معمول برای کودکان بالای دو سال که در جوامعی با میزان بالای HAV زندگی می کنند، تجویز می شود. این واکسن همچنین برای افرادی که به مناطقی که HAV شایع است سفر می کنند، همجنس گرایان، افراد مبتلا به بیماری مزمن کبدی، بیماران هموفیلی و افرادی که در مواجه خطر ابتلا به عفونت می باشند توصیه می شود.
هپاتیت B
هپاتیت B یک بیماری بسیار شدیدتر و طولانی تر از هپاتیت A است. ممکن است به صورت یک بیماری حاد رخ دهد یا در حدود 5 تا 10 درصد موارد، بیماری مزمن شود و منجر به آسیب دائمی کبد شود. علائم معمولا از 40 روز تا 6 ماه پس از قرار گرفتن در معرض ویروس هپاتیت B (HBV) ظاهر می شود. افرادی که بیشترین خطر ابتلا به هپاتیت B را دارند عبارتند از مصرف کنندگان مواد مخدر داخل وریدی، شرکای جنسی افراد مبتلا به این بیماری، کارکنان مراقبت های بهداشتی که به اندازه کافی واکسینه نشده اند و دریافت کنندگان پیوند اعضا یا انتقال خون. یک واکسن ایمن و موثر علیه HBV در دسترس است و برای حداقل پنج سال محافظت می کند. ایمن سازی غیرفعال با گلوبولین ایمنی هپاتیت B نیز می تواند محافظت کند. تقریباً از هر 10 بیمار مبتلا به عفونتHBV ، 1 نفر ناقل ویروس می شود و ممکن است آن را به دیگران منتقل کند. افرادی که حامل این ویروس هستند نیز 100 برابر بیشتر از افرادی که HBV در خون خود ندارند در معرض ابتلا به سرطان کبد هستند.
هپاتیت C
ویروس هپاتیت C (HCV) در سال 1989 جدا شد و در آن زمان به عنوان هپاتیت غیر A و غیر B شناخته شد. معمولاً از طریق تماس با خون آلوده منتقل می شود. عفونت ممکن است باعث بیماری خفیف یا شدید شود که چندین هفته یا یک عمر طول می کشد. در اوایل قرن بیست و یکم، حدود 71 میلیون نفر در سراسر جهان به عفونت مزمن HCV مبتلا بودند. حدود 80 درصد از کسانی که آلوده می شوند بدون علامت هستند. کسانی که علائم را نشان می دهند ممکن است یک بیماری آنفولانزا، با خستگی، حالت تهوع، استفراغ و گاهی اوقات زردی را تجربه کنند. حدودا 60 تا 80 درصد عفونتهای مزمن به بیماری مزمن کبدی مانند سیروز یا سرطان کبد مبتلا میشوند. الکلی هایی که با هپاتیت C درگیر هستند بیشتر مستعد ابتلا به سیروز هستند.
درمان هپاتیت c شامل ترکیبی از داروهای ضد ویروسی، یعنی آلفا اینترفرون و ریباویرین است. با این حال، تنها حدود نیمی از کسانی که این داروها را دریافت می کنند، پاسخ می دهند. سایر داروهای ضد ویروسی، مانند بوسپرویر و تلاپرویر، ممکن است همراه با اینترفرون و ریباویرین در بیمارانی که به نوعی از هپاتیت C معروف به هپاتیت C ژنوتیپ 1 آلوده هستند، استفاده شود. این درمان معمولاً برای بیمارانی اختصاص دارد که ترکیب اینترفرون و ریباویرین به تنهایی در آنها بیاثر است. عفونت هپاتیت C را می توان با پرهیز از فرآورده های خونی ناایمن، استفاده از سوزن های مشترک و رابطه جنسی محافظت نشده و با احتیاط در هنگام انجام خالکوبی یا سوراخ کردن بدن پیشگیری کرد. علیرغم تحقیقات گسترده، واکسنی برای جلوگیری از عفونت HCV گریزان مانده است.
هپاتیت D
عفونت با ویروس هپاتیت D (HDV) که عامل دلتا نیز نامیده می شود، تنها می تواند در ارتباط با عفونت HBV رخ دهد، زیرا HDV برای تکثیر به HBV نیاز دارد. عفونت با HDV ممکن است همزمان با بروز عفونت با HBV رخ دهد، یا HDV ممکن است فردی را که قبلاً به HBV آلوده شده است، آلوده کند. به نظر می رسد وضعیت دوم منجر به شرایط جدی تری می شود که منجر به سیروز یا بیماری مزمن کبدی می شود. آلفا اینترفرون تنها درمان عفونت HDV است. جلوگیری از عفونت با HBV همچنین از عفونت HDV جلوگیری می کند.
هپاتیت E
ویروس هپاتیت E (HEV) که در دهه 1980 کشف شد، مشابه HAV است. HEV به همان روش HAV منتقل می شود و همچنین فقط باعث عفونت حاد می شود. با این حال، اثرات عفونت با HEV شدیدتر از اثرات ناشی از HAV است و مرگ و میر شایع تر است. خطر نارسایی حاد کبدی برخواسته از عفونت با HEV مخصوصا برای زنان باردار خیلی زیاد است. در کشورهای کمتر توسعه یافته، از جمله مکزیک، هند و کشورهای آفریقایی، HEV مسئول اپیدمی های گسترده هپاتیت است که در نتیجه مصرف آب یا غذای آلوده (انتقال روده ای) رخ می دهد.
هپاتیت F و G
برخی از موارد هپاتیت که از طریق غذا یا آب آلوده منتقل می شود به ویروس هپاتیت F (HFV) نسبت داده می شود که اولین بار در سال 1994 گزارش شد. ویروس دیگری که در سال 1996 جدا شد، ویروس هپاتیت G (HGV)، اعتقاد بر این است که مسئول تعداد زیادی از موارد هپاتیت منتقله از راه جنسی و خونی است. HGV باعث ایجاد اشکال حاد و مزمن این بیماری می شود و اغلب افراد مبتلا به HCV را مبتلا می کند.
علل دیگر
بیشتر موارد هپاتیت مزمن توسط ویروس های هپاتیت B، C و D ایجاد می شود، اما عوامل دیگری مانند اعتیاد به الکل، واکنش به برخی داروها و واکنش های خود ایمنی منجر به ایجاد این بیماری می شوند. هپاتیت مزمن ممکن است با برخی از بیماری ها مانند بیماری ویلسون و کمبود آلفا-1-آنتی تریپسین نیز همراه باشد. هپاتیت مزمن B عمدتاً مردان را مبتلا می کند، در حالی که هپاتیت C مزمن در هر دو جنس به تعداد مساوی ایجاد می شود. هپاتیت خودایمنی، یک اختلال مرتبط با عملکرد نادرست سیستم ایمنی، معمولا در زنان جوان رخ می دهد. درمان هپاتیت خودایمنی شامل کورتیکواستروئیدها است که به کاهش علائم کمک می کند.
هپاتیت الکلی برخواسته از مصرف مداوم مقادیر زیاد الکل می باشد. اگر در مراحل اولیه تشخیص داده شود و اگر فرد مصرف الکل را به طور قابل توجهی کاهش دهد یا کاملاً کاهش دهد، می توان این وضعیت را معکوس کرد. اگر درمان نشود، می تواند منجر به سیروز الکلی شود.
مطالب مرتبط :