عفونت همزمان هپاتیت و ایدز (عفونت همزمان HBV-HIV)
حدود 1% از افراد مبتلا به عفونت 2.7)HBV میلیون نفر) نیز به HIV آلوده هستند. برعکس، شیوع جهانی عفونت HBV در افراد آلوده به HIV 7.4درصد است. از سال 2015، WHO درمان را برای همه افراد مبتلا به عفونت HIV، صرف نظر از مرحله بیماری، توصیه کرده است. تنوفوویر، که در ترکیبات درمانی توصیه شده به عنوان درمان خط اول عفونت HIV گنجانده شده است،که در برابر HBV نیز فعال است.
ویروس نقص ایمنی انسانی نوع 1 (HIV-1) و ویروس هپاتیتB (HBV) تلفات زیادی در سراسر جهان دارند. هر دو می توانند منجر به بیماری مزمن، سرطان و مرگ شوند و هیچ کدام با استفاده از روش های درمانی فعلی ریشه کن نمی شوند. مقاومت دارویی ضد ویروسی اغلب پس از مدتی در بیمار ایجاد می شود و معمولاً با از دست دادن مزایای بالینی همراه است. عفونت همزمان با این دو ویروس اثرات منفی را تشدید می کند.
در سرتاسر جهان، HBV عامل اصلی بیماری مزمن کبدی و عامل اصلی مرگ و میر است که بیش از نیمی از موارد سیروز و کارسینوم سلولی کبدی را شامل میشود. تخمین زده میشود که 400 میلیون نفردر سراسر جهان به HBV آلوده شدهاند. در مناطقی از آسیا و آفریقا ویروس آندمیک است. در آنجا، تا 70٪ از بزرگسالان شواهد سرولوژیکی عفونت فعلی یا قبلی را نشان می دهند و 8 تا 15٪ عفونت مزمن HBV دارند.
این میزان سرسام آور عفونت تا حد زیادی منعکس کننده شکست برنامه های سلامت مادر و کودک است. اکثر عفونتهای HBV در محیطهایی که ویروس بسیار آندمیک است از طریق انتقال پری ناتال (پیش از تولد) یا در کودکان خردسال رخ میدهد که از طریق تماس نزدیک با خانواده یا از طریق روشهای پزشکی منتقل میشود. خطر انتقال پری ناتال در آفریقا کمتر از آسیا است، اختلافی که می تواند به دلیل شیوع کمتر آنتی ژنe (HBeAg) Bو سایر تفاوت ها در ویژگی های بیماری زایی ژنوتیپ های HBV در گردش باشد.
بر اساس برنامه مشترک سازمان ملل متحد در مورد) HIV/AIDS (UNAIDSحدود 33 میلیون نفر در سراسر جهان به HIV آلوده هستند و اکثریت آنها در آسیا و آفریقا زندگی می کنند. تقریباً 10٪ از جمعیت آلوده به HIV همزمان هپاتیت B مزمن دارند، که عفونت همزمان در مناطق با شیوع بالا برای هر دو ویروس شایع تر است. در کشورهایی که ویروس ها به شدت بومی هستند، این میزان می تواند به 25% برسد.
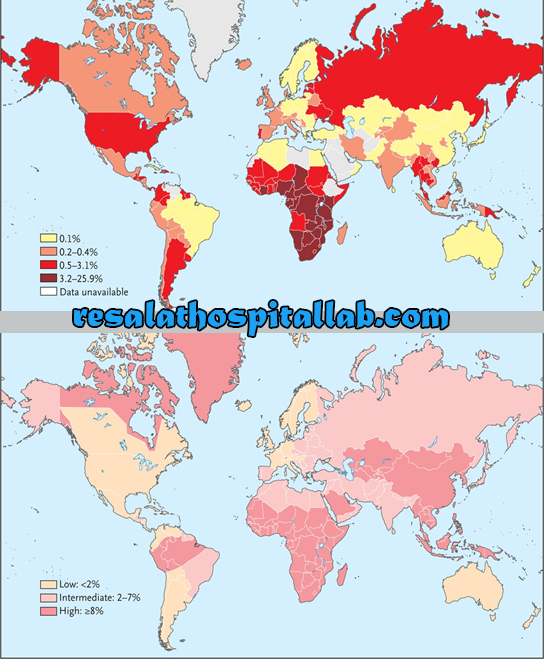
در مناطقی که HBV کمتر بومی است (آمریکای شمالی، اروپا و استرالیا)، HBV و HIV اغلب در دوران نوجوانی یا بزرگسالی از طریق انتقال جنسی یا مصرف مواد مخدر تزریقی به دست میآیند. شیوع عفونت همزمان HIV-HBV در این مناطق به طور کلی کمتر از 10 درصد از جمعیت آلوده به HIV است. در سراسر جهان، ممکن است 3 تا 6 میلیون نفر همزمان مبتلا به HIV و HBV مزمن باشند (نقشه ها را ببینید).
عفونت همزمان HIV-HBV، عوارض و مرگ و میر را فراتر از مواردی که توسط هر یک از عفونت ها به تنهایی ایجاد می شود، افزایش می دهد. افرادی که همزمان با اچ آی وی آلوده می شوند، سطوح بالاتری از ویرمی هپاتیت B دارندوپیشرفت به هپاتیت B مزمن تقریباً پنج برابر سریع تر از افرادی است که فقط به HBV آلوده هستند، و خطر ابتلا به سیروز و کارسینوم هپاتوسلولار در آنها بیشتر است. سرکوب سیستم ایمنی توسط HIV حتی می تواند باعث از بین رفتن آنتی بادی های واکنش دهنده به هپاتیت B و فعال شدن مجدد هپاتیت B مزمن شود. در مقایسه با افراد سالم و غیر آلوده، افراد آلوده به HIV پاسخ آنتی بادی ضعیف تری به واکسیناسیون HBV نشان می دهند.
مطالعات بسیار کمی به عفونت همزمان با HBV در میان زنان باردار آلوده به HIV پرداخته اند. مطالعات در آفریقا نشان می دهد که احتمال مثبت شدن تست HBV DNA در زنان باردار HIV منفی سه برابر و احتمال مثبت بودن تست HBeAg دو برابر بیشتر است.
واکسیناسیون نوزادان در برابر هپاتیت B بسیار محافظت کننده است و خطر عفونت را تا بیش از 70 درصد کاهش می دهد .افزودن گلوبولین ایمنی هپاتیت B خطر را به نصف کاهش می دهد. با این حال، بسیاری از کشورهایی که شیوع HBV بالایی دارند واکسیناسیون جهانی یا به موقع ندارند.
حتی با واکسیناسیون مناسب، 5 تا 15 درصد از نوزادان متولد شده از مادرانی که تست آنتی ژن سطحی هپاتیت ((HBsAg آنها مثبت است، باز هم مبتلا می شوند. این نسبت در میان نوزادانی که مادرانشان سطح سرمی HBV DNA بالایی دارند بسیار بیشتر است. سطوح بالای DNA HBV اغلب در زنان مبتلا به عفونت HIV همزمان مشاهده می شود، به ویژه در آسیای جنوب شرقی، جایی که HBV بسیار آندمیک است و انتقال پری ناتال HBV در حال حاضر رایج است.
رویکردهای اضافی برای محافظت از کودکان مادران آلوده مورد نیاز است. به عنوان مثال، استفاده از درمان ضد ویروسی در زنان باردار با بار HBV بالا در چند مطالعه کوچک مورد بررسی قرار گرفته و در کاهش انتقال پری ناتال نویدبخش بوده است. به نظر می رسد این استراتژی مقرون به صرفه است و باید بیشتر مورد بررسی قرار گیرد.
افراد مبتلا به HIV و هپاتیت A
افراد مبتلا به HIV که بیماری زمینه ای کبدی دارند در معرض خطر ابتلا به بیماری شدید ناشی از عفونت هپاتیت A هستند و شیوع گسترده هپاتیت A مرتبط با انتقال فرد به فرد از سال 2016 در ایالات متحده رخ داده است. بنابراین CDC و ACIP واکسیناسیون هپاتیت A را توصیه می کنند. از آنجایی که ممکن است پاسخ به واکسن در افراد مبتلا به عفونت HIV که دارای سرکوب سیستم ایمنی هستند کاهش یابد، آزمایش سرولوژیک پس از واکسیناسیون باید برای همه افراد مبتلا به عفونت 1ماه پس از تکمیل سری واکسن های هپاتیت A انجام شود. همه افراد مبتلا به عفونت HIV که واکسن هپاتیت A دریافت می کنند، صرف نظر از نتایج آزمایشات سرولوژیکی پس از واکسیناسیون باید مد نظر داشته باشند که این واکسن ممکن است محافظت طولانی مدت در برابر هپاتیت A ایجاد نمی کند. بنابراین، در زمان قرار گرفتن در معرض خطر (به عنوان مثال، تماس جنسی).ممکن است پس از واکسیناسیون نیاز به دریافت گلوبولین ایمنی (IG) داشته باشند.
افراد مبتلا به HIV و هپاتیت B
ویروس هپاتیت B و HIV ویروسهایی هستند که از طریق خون منتقل میشوند که عمدتاً از طریق تماس جنسی و استفاده از مواد مخدر تزریقی منتقل میشوند. به دلیل این روش های مشترک انتقال، نسبت بالایی از بزرگسالان در معرض خطر عفونت HIV در معرض خطر عفونت HBV نیز هستند. افراد مبتلا به HIV که به HBV آلوده می شوند در معرض خطر ابتلا به عوارض و مرگ و میر مرتبط با کبد هستند. برای جلوگیری از عفونت HBV در افراد مبتلا به HIV، ACIP واکسیناسیون جهانی هپاتیت B را برای همه افراد مستعد آلوده به HIV توصیه می کند. اولین دوز واکسن را می توان بلافاصله پس از جمع آوری خون برای آزمایش سرولوژیک تجویز کرد. برای تأیید پاسخ ایمنی کافی، آزمایش سرولوژیک پس از واکسیناسیون برای غلظت های محافظ آنتی بادی باید 1 تا 2 ماه پس از تکمیل سری واکسن هپاتیت B انجام شود. افراد مبتلا به HIV که آزمایش HBV آنها مثبت است باید داروهای ضد ویروس HIV را با فعالیت علیه HBV دریافت کند (مانند تنوفوویر و انتکاویر).
افراد مبتلا به HIV و هپاتیت C
در سال 2009، تقریباً 21 درصد از بزرگسالان مبتلا به HIV که برای عفونت قبلی یا فعلی با ویروس هپاتیت Cآزمایش شده بودند، مثبت شدند، اگرچه شیوع عفونت همزمان به طور قابل توجهی با توجه به گروه خطر متفاوت است (به عنوان مثال، مردانی که با مردان رابطه جنسی دارند و افرادی که مواد مخدر تزریق میکنند) از آنجایی که HCV یک ویروس منتقله از طریق خون است که از طریق تماس مستقیم با خون یک فرد آلوده منتقل می شود، عفونت همزمان با HIV و HCV در بین مصرف کنندگان مواد مخدر تزریقی که HIV دارند (80-62٪) شایع است. انتقال جنسی روش مهمی از اکتساب در بین مردان همجنس گرا مبتلا به HIV است. HCV یکی از علل اولیه بیماری مزمن کبد است. در میان افرادی که همزمان با اچ آی وی آلوده شده اند آسیب کبدی مرتبط با HCV با سرعت بیشتری پیشرفت می کند . عفونت HCV همچنین ممکن است بر مدیریت عفونت HIV تأثیر بگذارد . CDC اکنون یک بار آزمایش هپاتیت C را برای همه بزرگسالان (بالای 18 سال) از جمله افراد مبتلا به HIV توصیه می کند. CDC همچنان توصیه می کند افراد دارای عوامل خطر، مانند افرادی که مواد مخدر تزریق می کنند، به طور منظم آزمایش شوند. انجمن آمریکایی برای مطالعه بیماریهای کبدی (AASLD) و انجمن بیماریهای عفونی آمریکا (IDSA) همچنین توصیه میکنند که به افرادی که همزمان با HIV و HCV آلوده هستند، داروهای ضد ویروسی به صورت مستقیم برای درمان عفونت HCV ارائه شود.
مطالب مرتبط :
علائم هپاتیت در زنان و مردان | آزمایش هپاتیت در منزل